O papiloma é unha lesión da pel e das mucosas causada polo papilomavirus humano.
Axentes causantes: virus do xénero virus Papilloma. Na actualidade coñécense máis de 60 variantes, 32 son recoñecidas como causantes de enfermidades.
Vías de transmisión - contacto (a través do microtrauma cutáneo), xenital, perinatal (durante o parto).
Manifestacións de papilomas
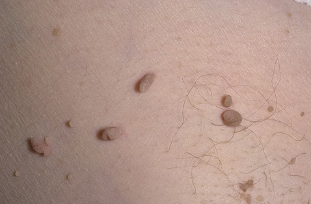
- Papilomas cutáneos (verrugas).
A maioría das veces observada nas mans, menos frecuentemente noutras partes do corpo. As lesións localizadas son comúns en nenos e adolescentes. En pacientes inmunocomprometidos, as lesións de verruga poden ser xeneralizadas. O período de incubación é de 1-6 meses. O contido máximo de virus nos tecidos afectados nótase 6 meses despois da infección. - Papilomas vulgares (sinxelos).
O seu axente causante é o papilomavirus humano (VPH). Esta forma maniféstase por golpes duros cunha superficie aproximada de 1 mm de diámetro ou máis, con tendencia á fusión. Os papilomas vulgares adoitan cubrir unha gran área. Poden aparecer en calquera parte, pero están máis frecuentemente situados na parte traseira das palmas e os dedos, nos nenos - nos xeonllos. Un só papiloma pode existir durante varios meses ou incluso anos, practicamente sen cambios, pero tamén é posible unha rápida propagación do proceso. Hai casos illados de dexeneración do papiloma nun tumor. Os estados de inmunodeficiencia contribúen á difusión do proceso. - Papilomas plantarios.
O axente causante é HPV-1 (forma profunda), HPV-2 (verrugas mosaicas) e HPV-4 (lesións leves). O proceso comeza coa aparición dun pequeno resplandor brillante, adquirindo as características dun papiloma típico, rodeado dun borde saínte. Ás veces, ao redor dun papiloma, aparecen numerosas formacións fillas, que semellan burbullas - verrugas de mosaico.
Os papilomas plantais poden ser dolorosos e dificultar a marcha. A duración da súa existencia é diferente. Nalgúns casos, especialmente nos nenos, é posible a desaparición espontánea de calquera número de papilomas. Esta forma da enfermidade adoita confundirse con calos que aparecen en lugares de presión nos dedos ou entre os dedos. Os coutos, a diferenza dos papilomas, teñen unha superficie lisa cun patrón de pel. - Papilomas planos.
O seu axente causante é HPV-3 e HPV-10. Están representados por golpes suaves da cor da pel normal (amarela clara ou lixeiramente coloreada). Poden ter forma redonda ou poligonal. A aparición de papilomas planos, principalmente en nenos, adoita ir acompañado de picazón, inflamación da zona afectada, vermelhidão, dor. - Papilomas filiformes.
Atópanse no 50% da poboación de máis de 50 anos máis a miúdo nas axilas, na ingle, no pescozo, arredor dos ollos. O proceso comeza coa aparición de pequenos conos amarelados ou lixeiramente coloreados, para logo ampliar e converterse en formacións elásticas densas e densas de ata 5-6 mm. En lugares de posible trauma, os papilomas poden inflamarse. A súa desaparición espontánea non se produce. - Hiperplasia epitelial local (enfermidade de Beck).
Os axentes causantes son papilomavirus humanos 13 e 32. A enfermidade foi descrita por primeira vez en indios americanos. Obsérvase nas membranas mucosas da boca, lingua e beizos en forma de pequenas eminencias papilares que se fusionan. - Verrugas xenitais.
Os axentes causantes das verrugas xenitais son papilomavirus humanos de risco oncolóxico baixo (6, 11), medio (31, 33, 35) e alto (16, 18). Os virus son de transmisión sexual. O período de incubación dura de varias semanas a meses. Nalgúns casos, as lesións son mínimas, adoitan pasar desapercibidas. As células infectadas son propensas a dexeneración maligna. Na maioría dos casos, un proceso longo e xeneralizado acompaña estados de inmunodeficiencia.
O cancro de útero é o máis común diagnosticado en mulleres con verrugas xenitais. Na maioría dos casos, a pesar da idade dos pacientes, o xenoma viral é detectado mediante hibridación do ADN. O axente causante é HPV-18. - Papilomatosis xuvenil da larinxe.
Os axentes causantes son HPV-6 e HPV-11. Poucas veces se rexistran. Na maioría dos casos, a papilomatosis detéctase en nenos menores de 5 anos que están infectados na canle de nacemento da nai. Obsérvase a aparición de crecementos característicos nas cordas vocais, o que orixina dificultades na fala e deteriora circulación do aire nas vías respiratorias superiores.
Tratamento dos papilomas
Os mesmos síntomas poden ser signos de diferentes enfermidades e é posible que a enfermidade non continúe segundo o libro de texto. Non intente curar a si mesmo - consulte co seu médico.
Actualmente, non hai unha norma internacional unificada para o tratamento dos papilomas. As pautas de tratamento oficiais ata o de agora inclúen
- citostáticos (medicamentos antineoplásicos),
- crio láser,
- destrución de electro.
Pero non sempre son efectivos e van acompañados de recaídas.
Outros tratamentos para papilomas:
- Para papilomas cutáneos e vulgares (simples) - eliminación cirúrxica (criodestrucción, eliminación de láser en combinación con corrección de inmunidade).
- Para plantar - criodestrucción, láser e / ou diathermocoagulación.
- Os papilomas mosaicos son os máis difíciles de tratar. Cando desaparecen, especialmente nos nenos, obsérvanse signos de inflamación.
- Para formas planas - crioterapia con corrección da inmunidade.
- Para filiforme - diathermocoagulación.
- Para hiperplasia epitelial local, crioterapia con corrección da inmunidade.
- En caso de displasia cutánea verrugosa, crioterapia ou diatermomagulación con posterior corrección da inmunidade.
- En verrugas xenitais: eliminación de verrugas con crioterapia, excisión con láser ou diathermocoagulación e corrección obrigatoria do sistema inmune.
O tratamento dos papilomas xenitais pode ser difícil con outras infeccións xenitais (clamidia, vaginose bacteriana, herpes, infección por CMV, etc. ). Nestes casos, o tratamento realízase en paralelo.
















































































