Que é unha verruga? Analizaremos as causas, diagnósticos e métodos de tratamento nun artigo dun dermatólogo con 37 anos de experiencia.
Definición da enfermidade. Causas da enfermidade
As verrugasson lesións cutáneas benignas de pel corpo de luz lixeira en forma de sobrecusto localizado da capa superior da pel (epiderme) con pápulas (nódulos) ou placas.A incidencia de verrugas en adultos é de 7-12%, en nenos en idade escolar - ata un 10-20%.
As verrugas son moi similares a outros crecementos da pel. Normalmente, unha persoa non pode determinar con precisión a enfermidade por si só, polo tanto, un dermatólogo debe ser consultado para facer un diagnóstico.O papiloma humano é a causa das verrugas. O tipo de virus afecta ao tipo de verrugas que poden desenvolverse. Así, cada tipo de papilomavirus humano infecta tecido na localización máis característica del.
| Tipo HPV | Localización preferida |
Tipos de verrugas |
|---|---|---|
| 1 | Pés, xeonllos, palmas, mans> xxbr / > dedos | Verrugas plantar e palmar,|
| 2, 4 | Mans, dedos, xeonllos, menos veces - pés |
Verrugas simples, ocasionalmente plantar, palmar e verrugas de mosaico |
| 3, 10 | Brillas, mans, cara | Verrugas planas |
| 7 | Mans, dedos | As verrugas de carnicería |
| 5, 8, 9, 12, 14, 15, 17, 19-24 |
Cara, brazos, torso dianteiro |
Epidermodysplasia verruciform |
A infección co virus prodúcese normalmente a través do contacto - con contacto directo entre a pel infectada e a sa (por exemplo, cando se estreitan as mans) ou indirectamente (a través de pasamáns, xoguetes, etc. ). Polo tanto, é posible que se infecte co papillomavirus humano, o que provoca verrugas, en diversos lugares - no transporte público, na escola, no traballo, na casa, en lugares con alto contacto e un ambiente húmido (piscinas, saunas, ximnasios). Un pequeno trauma á epiderme, a través do cal entran virus, así como a inflamación da pel, contribúen á infección.
Contribuíndo tamén á aparición de verrugas:
- inmunodeficiencias (incluída a infección polo VIH);
- ambiente cálido e húmido;
- a necesidade dun contacto profesional con carne e peixe ("verrugas de carnicería").
Algúns tipos de papilomavirus humanos transmítense aos pais.
Pero os sapos e os sapos, a pesar das historias de terror coas que tantas veces nos asustamos na infancia, non se poden infectar: este é un dos mitos máis populares sobre esta enfermidade, que non ten base.
Se atopa síntomas similares, consulte co seu médico. Non auto-medicar - é perigoso para a súa saúde!
Síntomas da verruga
Os síntomas varían segundo o tipo de verruga.
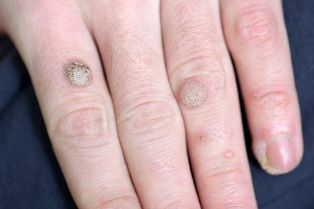
Verruga común:
- Pátula densa redonda de cor normal, de 1-10 mm e máis.
- A superficie da pápula está cuberta de fisuras, capas.
- Se a pápula está no dedo, a impresión desaparece e distórtase. O mesmo ocorre co debuxo de palmas.
- As verrugas simples localízanse de xeito único e en varias pezas - normalmente aparecen nos lugares de maior lesión (mans, dedos, xeonllos).
- Cando se ve cun dermatoscopio, o médico pode ver pequenos capilares marróns, capilares trombosos (entupidos). Os pacientes adoitan referirse a estes puntos como "raíces". Este é o principal signo para un médico: un dermatólogo pode usar para distinguir unha verruga doutras enfermidades similares (por exemplo, molusco contagioso e queratoma).
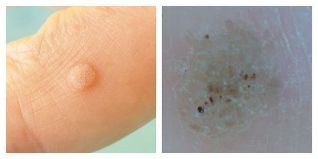
Verruga plantar (cachonda):
- O principal síntoma que normalmente fai que un paciente vexa a un médico é a dor ao presionar e camiñar.
- Tales verrugas localízanse normalmente nos pés.
- Ao contactar cun médico, por regra xeral, é visible unha placa queratinizada e desigual da cor habitual, aínda que na primeira fase pode ver unha pápula uniforme e lisa. Con queratinización, os capilares só se poden ver se se elimina a capa queratinizada da pel.
- O patrón da pel da sola está distorsionado. As verrugas plantarias adoitan ser solitarias, pero tamén hai 2-6 verrugas;
- estas verrugas son frecuentemente confundidas co millo (especialmente seco): esta é a descrición do problema que adoitan ver os pacientes.
Verruga plana (xuvenil):
- Parece unha pápula redonda, clara e lisa de cor normal, rosa ou marrón, de 1-5 mm de tamaño.
- Aparece nas mans, brilla, moi a miúdo na cara.
- Sempre hai varios verrugas: están situados en grupos.
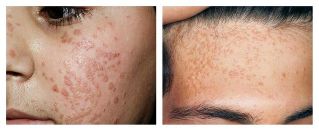
Epidermodysplasia verruciform (verruga senil):
- Neoplasias confluentes grandes, redondas, de cor rosa ou marrón normal.
- A maioría das veces aparece na cara, os brazos, a fronte do torso.
- Pódese confundir con queratoma, cinto e cáncer de pel.
Patoxénese das verrugas
Cando entra no corpo, o papilomavirus humano pode estar en estado latente durante moito tempo - unha persoa normalmente nin sabe da súa existencia. Cando aparecen factores favorables ao virus, comeza a multiplicarse no epitelio, dando lugar a cambios no tecido.
A diferenza doutros virus, o papilomavirus humano non destrúe as células do propio epitelio - morren por conta propia, naturalmente, no proceso de queratinización e descamación.
Os factores locais e o estado do sistema inmune afectan a propagación da infección. Por exemplo, as persoas con infección polo VIH ou un transplante de ril son máis propensas a desenvolver verrugas. Ademais, a miúdo estas neoplasias son difíciles de tratar. Con inmunidade normal, o virus non afecta as capas profundas da pel, polo que moitas persoas reciben verrugas por conta propia despois duns meses.
A etapa principal na aparición de verrugas é a aceleración da taxa de división celular e crecemento coa axuda do virus. Este rápido metabolismo leva a engrosar as capas da pel. Dado que os tecidos crecen nunha determinada área pequena, aparece un tubérculo, que se chama verruga.
Clasificación e etapas de desenvolvemento da verruga
Non hai unha clasificación universalmente aceptada para verrugas. Non obstante, hai varias variedades comúns:
- Verruga comúné o tipo máis común (o 70% das verrugas son só delas). Tales neoplasias non se senten e causan só molestias estéticas a unha persoa.
- Verruga plantar- aparece nas plantas dos pés, é doloroso, polo tanto require tratamento. Un trauma na pel debido a zapatos incómodos, axustados e desenfreados contribúe á aparición dunha verruga.
- Verrugas planas- aparecen máis a miúdo en mozos e adolescentes. Isto débese ao inestable fondo hormonal dos mozos, que afecta a todo o corpo. As verrugas planas son case invisibles.
- Verrugas senís- son típicas para persoas maiores. A miúdo aparecen na parte do corpo que está cuberta de roupa, pero poden aparecer na cara e nas mans. Se non hai molestias, non se deben tratar tales verrugas - a curación nas persoas maiores pode ser moito máis lenta que na xente máis nova, debido a un metabolismo lento.
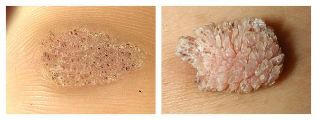
Outros autores distinguen varios máis deste tipo de verrugas:
- Verrugas de mosaico(HPV 2, 4) - neoplasias nas palmas e nas plantas. Parecen focos de hiperqueratose, é dicir, engrosamento do estrato córneo (normalmente nos pés de pé), cuberto con fisuras profundas.
- As verrugas císticas(HPV 60) son un tipo de crecemento moi raro no pé. É un nó suave con rachaduras. Ao abrir, unha descarga branca-amarela parece similar á cuajada.
- As verrugas filiformesson saíntes cachos finos preto da boca, o nariz ou os ollos. Verrugas
- Verrugas "carniceiro"(HPV 7) - aparecen nas mans e nos dedos das persoas que están constantemente en contacto coa carne e o peixe. Preséntanse como neoplasias hipertrofiadas similares á coliflor, pero de cor normal.
Ademais, distínguense tipos de verrugas segundo a súa localización.
Así, as verrugas anogenitais, as neoplasias tipo tumor que aparecen nos xenitais (especialmente nos lugares onde a pel pasa á membrana mucosa), son unha enfermidade común. Normalmente son causados por HPV tipos 6 e 11.
Complicacións da verruga
A principal razón pola que os pacientes con verrugas van ao médico é un defecto estético que pode afectar a calidade de vida do paciente, a súa autoconfianza e desenvolver moitos complexos. Entre as complicacións inclúese o craqueo da superficie da verruga e a adición de infección e, nalgúns tipos de verrugas, a dor ao camiñar.
As verrugas da pel normalmente non dexeneran en neoplasias malignas, son bastante inofensivas, con todo, en casos moi raros, unha complicación aínda pode ocorrer en persoas con inmunidade suprimida.
Outras complicacións xorden cando intenta eliminar o crecemento. A este respecto, poden ocorrer inflamacións e defectos estéticos en forma de cicatrices, así como a maior propagación do virus pola pel debido á cal, pola mañá despois da auto-eliminación dunha verruga, unha persoa pode espertar con varias novas.
Lembre que baixo a verruga pódese ocultar unha enfermidade completamente diferente que non se pode determinar sen o consello dun médico experimentado.
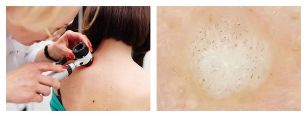
Diagnóstico de verruga
Normalmente, un exame (cadro clínico) e a historia recollida (historia médica) son suficientes para facer un diagnóstico.
Para confirmar o diagnóstico, o médico pode realizar un exame histolóxico - o estudo das células do neoplasma.
É moi importante levar a cabo un diagnóstico diferencial: distinguir as verrugas doutras enfermidades. Por exemplo,verrugas comúnsdeben distinguirse das seguintes enfermidades:
- Molluscum contagiosum- aparece máis a miúdo no corpo e os xenitais, menos frecuentemente nas mans e nos pés. É un hemisferio con impresión na superficie; cando se preme dos lados, desprendese un "gruel" branquecino.
- Nevus verrugoso epidérmico- máis a miúdo solitario, unha persoa ten desde o seu nacemento. Érguese sobre a superficie da pel, a miúdo cuberta de pelo.
- Basalioma- un tumor en forma de rolo de nódulos, cuberto cunha codia no centro. Típico para persoas maiores.
- Keratoderma- grandes áreas de queratinización e inflamación da pel. Non hai capilares coagulados.
- Sifilidas palmar-plantas- múltiples neoplasias indoloras, a pel exfoliase pola periferia. A reacción á sífilis é positiva.
- O millo- normalmente sen dor, só pode causar dor cando se preme verticalmente.
O médico tamén debe diferenciar outros tipos de verrugas de varias enfermidades. Se se sospeita doutra patoloxía, pode prescribir diagnósticos adicionais (por exemplo, detección de anticorpos contra virus, TC ou RMN).
Tratamento da verruga
As verrugas son tratadas con fins estéticos e para mellorar a calidade de vida do paciente. Só pode ser prescrito por un médico despois dun exame e un diagnóstico preciso. Os intentos independentes de desfacerse da verruga son inaceptables, xa que un paciente sen educación médica e o equipamento necesario non é capaz de determinar con precisión a enfermidade e as complicacións despois dun "tratamento" ocorren con máis frecuencia que a recuperación.
Hai varias formas de tratar as verrugas. Todos eles normalmente son realizados baixo a supervisión dun médico e algúns deles - só na sala de tratamento da clínica.
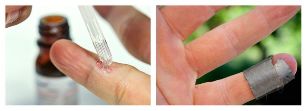
Tratamentos químicos
O colódio salicílico de leite e os parches salicílicos úsanse para desfacerse da verruga. A porcentaxe de fármacos e o método do seu uso (desgaste a longo prazo de xeso, aplicacións, etc. ) dependen da prevalencia e a localización do neoplasma.
Tamén se poden usar solucións de cinc e ácido 2-cloropropiónico. Neste caso, aplícase unha composición química á superficie tratada previamente, que se deixa na verruga ata que a cor cambie (dependendo do tipo de verruga). O procedemento repítese varias veces despois de 7, 14 e 21 días. Antes de cada procedemento, elimínase mecanicamente o tecido.
Outro método químico é unha combinación de ácidos nítricos, acéticos, oxálicos, lácticos e nitrato de cobre trihidrato. Deste xeito, só se tratan neoplasias relativamente pequenas - ata 5 mm. A solución tamén se deixa cambiar a cor da verruga. Despois de 3-5 días, o paciente procédase a unha cita de seguimento, se é necesario, recórdase un segundo procedemento en 1-4 semanas.

Cryodestrucción
Este método consiste en conxelar a verruga con nitróxeno líquido: presionase un tampón humedecido contra a pel danada (coa captura do tecido circundante por uns mm) durante 1-5 minutos. Algunhas lesións necesitan varios tratamentos a catro semanas de separación para destruír.
Os principais inconvenientes da criodestrucción son a súa dor e o efecto retardado en comparación con outros métodos, nos que só un procedemento é suficiente para eliminar.
Electrocoagulación
Baixo a influencia dunha corrente eléctrica, a verruga elimínase en capas. Tal operación realízase baixo anestésico local.
Este método é máis eficaz que a criodestrución, pero ten unha desvantaxe importante: a electrocautería adoita deixar cicatrices no lugar da eliminación de verruga. Para aqueles pacientes que busquen reparación cosmética,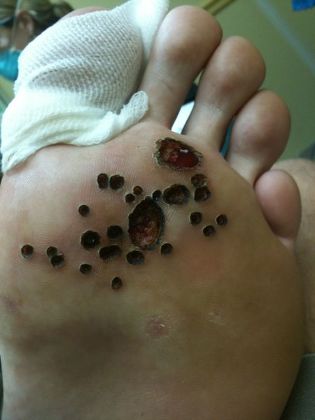 este método non será o máis adecuado.
este método non será o máis adecuado.
Destrución do láser
O láser tamén elimina verrugas en capas. A guía de luz contacta coa pel desde varios segundos ata tres minutos, segundo o tamaño. A continuación, a costra que aparece é excisa e a parte inferior da ferida é tratada de novo cun láser. O paciente será instruído sobre como tratar a ferida. A operación en si realízase baixo a influencia da anestesia local.
Cirurxía por ondas radio
A cirurxía por ondas de radio é un dos métodos máis modernos e suaves para eliminar algunhas neoplasias benignas, incluídas verrugas.
O método baséase na xeración de ondas electromagnéticas con diferentes frecuencias: de 100 kHz a 105 MHz. Durante o procedemento, os tecidos resisten as ondas pasantes, polo que se libera enerxía molecular nas células, que quenta a pel. Baixo a influencia do calor, as células evapóranse realmente - obtense un corte puro. Ao mesmo tempo, non se exercen forzas mecánicas sobre o tecido afectado.
Pros deste método:
- seguridade;
- curación rápida de feridas;
- bo efecto cosmético - excluíronse cicatrices e cicatrices;
- indolor relativa - aplícase anestésico local antes da mini cirurxía;
- exclusión da infección secundaria por desinfección automática do electrodo cando se acende o dispositivo.
A eficacia deste método recoñécese en todo o mundo, pero é bastante difícil atopar unha clínica que utilice o método de cirurxía por ondas de radio.
Que método de tratamento escoller
Todos os métodos anteriores teñen varios inconvenientes:
- Nas primeiras semanas, a área operada parece pouco atractiva: cortizas escurecidas dos tecidos. Isto debe terse en conta se se atopan verrugas en partes visibles do corpo (por exemplo na cara).
- Olor desagradable e algún grao de dor durante a cirurxía.
Ademais, cada un destes métodos ten contra-indicacións, que precisa coñecer nunha consulta previa cun dermatólogo.
Pero a principal desvantaxe é aalta probabilidade de recaída, especialmente se as verrugas estaban moi estendidas. Con cada un destes métodos, os médicos non loitan contra a causa raíz da enfermidade, pero coas súas consecuencias, desde hoxeO papilomavirus humano non é curable.
Polo tanto, a terapia está dirixida a:
- ou a destrución de neoplasias que aparecen no sitio da introdución do virus;
- ou para estimular a resposta inmune antiviral;
- ou unha combinación destes enfoques.
A maioría das veces úsanse tratamentos destrutivos. A súa eficiencia alcanza o 50-80%.
A infancia normalmente non é unha contraindicación para tratamentos cirúrxicos. Por iso, moitos deles (incluída a cirurxía por ondas de radio) tamén se usan para tratar verrugas en nenos. Unha excepción é a eliminación química das verrugas debido á posibilidade de reaccións adversas á sustancia.
Que facer despois da operación
Asegúrese de seguir os consellos do seu médico despois de calquera destas operacións.
Despois da extracción do tumor por calquera dos métodos presentados, o médico normalmente prescribe o tratamento do lugar de extracción. Está prohibido eliminar "cortizas" por conta propia, mollar a ferida e expoñela á luz solar directa.
Se o paciente sofre constantemente de verrugas, entón debería consultar a un inmunólogo - quizais se necesitará terapia farmacéutica, que aumentará a resistencia da inmunidade ás manifestacións do papilomavirus humano.
Previsión. Prevención
Se o paciente non ten inmunodeficiencias, as verrugas poden desaparecer por conta propia, pero isto levará moito tempo - de varios meses a varios anos. Así, no 65% dos casos, as verrugas regresan de xeito independente dentro de dous anos. Se despois de dous anos a verruga aínda está no seu lugar, recoméndase eliminar. Recoméndase eliminar múltiples crecementos inmediatamente.
Coa inmunidade normal e o método correcto de eliminación (segundo o tamaño e o tipo de verruga), é posible eliminar o tecido patóxeno e obter un bo efecto cosmético. Cunha inmunidade reducida e outros factores predispoñentes, o resto de papilomavirus humanos no corpo provoca recaídas.
Non hai prevención específica da enfermidade. Pero é inevitable a infección?
Pode reducir a probabilidade dun virus seguindo varias regras:
- Evite camiñar descalzo en lugares públicos onde hai posibilidade de lesións na pel e infección por virus (como piscinas, duchas públicas, ximnasios).
- Elixe calzado de calidade, cambialo a miúdo. Intenta manter os pés secos. A calor e a humidade son excelentes terreos de reprodución do papilomavirus humano.
- Para evitar verrugas periunguais, acuda só a técnicos certificados nas uñas e asegúrese de que empreguen instrumentos estériles.
Para a prevención de verrugas anogenitais, segundo a OMS (Organización Mundial da Saúde), unha vacina cuadrivalente contra o papilomavirus humano tamén é altamente eficaz. Actualmente non hai vacinas dispoñibles para evitar outro tipo de verrugas.
Se atopas unha verruga, non intentes cauterizar, cortalo ou escollelo mesmo; deste xeito podes contribuír á inflamación e á propagación do virus a través da pel. Despois de tal "eliminación", en vez dunha verruga pola mañá, podes espertar con dez.
















































































